Термин «онемение (покалывание)» используется для описания различных дискомфортных ощущений: снижение чувства осязания (гипестезия), покалывание или иголки и булавки. Это распространенный симптом, указывающий на нарушение чувствительности (ощущения, которые мы получаем от кожи и нижележащих тканей). Однако в некоторых случаях пациенты называют очаговую мышечную слабость онемением: например, выражение «моя рука онемела» означает, что дистальный отдел руки не имеет достаточной силы. Чтобы прояснить значение этого термина, достаточно рассмотреть ощущения в коже челюсти после местной анестезии у стоматолога: это настоящее неврологическое онемение, которое следует отличать от слабости.
Онемение рук — очень распространенная причина для посещения невропатолога. Она может возникать в одной или обеих руках, быть преходящей или постоянной (в течение нескольких дней, недель или месяцев) и затрагивать некоторые пальцы, всю руку или даже всю верхнюю конечность. Как неврологический симптом, он всегда указывает на поражение сенсорной части периферической или центральной нервной системы.
На практике чаще всего встречается онемение одного или нескольких пальцев одной руки. Как правило, они обусловлены задерживающей невропатией или поражениями шеи, которые давят на один или несколько нервных корешков, выходящих из межпозвоночных отверстий. Однако онемение рук может быть вызвано множеством причин, наиболее распространенные из которых мы рассмотрим ниже.

Навигация по статье
Синдром запястного канала
Синдром запястного канала является наиболее распространенным представителем группы заболеваний, называемых невропатиями захвата. Их общей особенностью является повреждение периферического нерва в результате сдавливания. При этом синдроме защемленный нерв называется срединным. Это нерв с длинным ходом в пределах верхней конечности. Она начинается в предплечье, спускается к предплечью и на уровне запястья входит вместе с девятью сухожилиями в узкую полость с прилегающей стенкой, чтобы закончиться в дистальном отделе кисти. Эта полость называется карпальным туннелем и, в силу своей особой анатомии, является областью, в которой срединный нерв может быть легко сдавлен.
- Начальные симптомы обычно носят эстетический характер. Они проявляются как повышенная чувствительность (онемение, снижение осязания) или парестезии (покалывание, иголки, ощущение электрического тока) в 4 пальцах (большой, указательный, средний и безымянный).
- Гипестезия локализуется на пальмарной поверхности пальцев, не распространяется на ладонь и никогда не затрагивает мизинец. Поражена только половина парамедианной части (онемела только сторона, прилегающая к среднему пальцу). В некоторых случаях онемение может возникать в меньшем количестве пальцев (например, только в указательном и среднем).
- Частым сопутствующим симптомом является боль в дистальной части кисти и запястье (иногда также в предплечье).
- Вначале симптомы могут проявляться периодически. Многие пациенты описывают преходящее онемение во время сна или при пробуждении утром (обычно они сообщают, что просыпаются и «трясут руками, чтобы размяться»). Позже повышенная чувствительность может стать постоянной.
- Дискомфорт усиливается во время занятий, которые приводят к увеличению давления в запястном канале: например, поднятие тяжестей, использование отвертки, вышивание и т.д.
- Если синдром запястного канала усугубляется, это приводит к слабости мышц, которые двигают большой палец. Это основной источник заболеваемости, так как сильная слабость большого пальца приводит к дисфункции дистального отдела кисти.
- Синдром может возникать одновременно в обеих конечностях (обычно с разной степенью тяжести) и чаще встречается у женщин.
- Этиология синдрома различна. В целом, любое состояние, приводящее к уменьшению пространства канала из-за воспаления, отека или травмы (например, беременность, гипотиреоз, ревматоидный артрит, остеофиты, работа, связанная с нагрузкой на запястья, хроническая почечная недостаточность), может вызвать ущемление срединного нерва. Однако во многих случаях он является идиопатическим (явная причина не установлена).
Состояния, которые имитируют симптомы синдрома запястного канала, — это поражение срединного нерва в более центральных точках, синдром грудного выхода и радикулопатии шейного отдела позвоночника.
Невропатия локтевого нерва
Локтевая невропатия — вторая по распространенности локтевая невропатия после синдрома запястного канала. Как следует из названия, пораженный нерв называется локтевым. Травма может произойти в различных местах на протяжении всей верхней конечности, но чаще всего это происходит в области локтя. Ощущение электрического тока, возникающее в ладони и мизинце при резком нажатии на внутреннюю поверхность локтя, связано с раздражением локтевого нерва.
- Симптомы легкой локтевой невропатии заключаются в онемении или покалывании мизинца, половины безымянного пальца (сторона, прилегающая к мизинцу) и внутренней поверхности ладони.
- Как и при синдроме запястного канала, сенсорные симптомы могут быть сначала эпизодическими и стать постоянными, если повреждение нерва усугубляется.
- Симптомы обычно обостряются при занятиях, которые приводят к сгибанию (разгибанию) локтевого сустава. Например, при вождении автомобиля, использовании телефона или клавиатуры компьютера, опирании рук на стол, сне в позе эмбриона и т.д.
- В некоторых случаях может наблюдаться боль или нежность на внутренней поверхности локтя.
- При тяжелом, хроническом повреждении локтевого нерва возникает слабость и атрофия мышц дистального отдела кисти. Слабость может привести к снижению силы кулака, трудностям при письме или падению предметов из рук.
- Наиболее распространенной причиной локтевой невропатии в локтевом суставе является повторяющееся внешнее давление на нерв (из-за профессиональной позы, занятий спортом и т.д.). Другие причины включают переломы или вывихи локтя, деформацию анатомии области из-за артрита или остеофитов, наличие шишек (ганглиев, липомы) и длительное сдавливание из-за госпитализации в отделение интенсивной терапии или хронического постельного режима.
Симптомы локтевой невропатии следует отличать от поражения нерва на другом уровне (например, в области запястья), поражения 8-го шейного корешка и плечевой плексопатии.
Рахит шейного отдела позвоночника
Шейный отдел позвоночника образован 7 позвонками, которые накладываются друг на друга через межпозвоночные диски. Межпозвоночные диски — это особые анатомические структуры, выполняющие множество функций: они обеспечивают определенную степень подвижности соседних позвонков, способствуют стабильности шеи и выполняют защитную функцию, поглощая удары и нагрузки. Между двумя последовательными позвонками и за дисками образуются отверстия диаметром несколько миллиметров — межпозвоночные форамины. Через эти железы проходят нервные корешки, распределяющие нервы к верхним конечностям. Сдавливание шейных корешков при прохождении их через межпозвоночные отверстия является одной из наиболее распространенных причин онемения рук.
- От каждой стороны шейного отдела позвоночника отходят 8 корешков. Три нижних (6-й, 7-й и 8-й корни) наиболее подвержены повреждению давлением.
- В полном клиническом проявлении радикулопатия характеризуется болью в шее, сенсорными симптомами и мышечной слабостью в конечности. Однако часто встречаются неполные случаи (например, только боль и онемение).
- Боль обычно отдает в верхнюю конечность и, как правило, усиливается при движении головой, кашле или чихании.
- Симптомы варьируются в зависимости от того, на какой корень производится давление:
- 6-й шейный корешок: онемение локализуется в большом и указательном пальцах. Иногда она может доходить до наружной поверхности предплечья. Если возникает мышечная слабость, она в основном затрагивает бицепс и плечевое сплетение.
- 7-й шейный корешок: онемение локализуется в указательном, среднем и латеральном предплечье, иногда вовлекая часть предплечья. Мышечная слабость проявляется в основном в трицепсах и мышцах-разгибателях запястья и пальцев ног.
- 8-й затылочный корешок: онемение охватывает мизинец, латеральный палец и медиальную поверхность предплечья. Слабость может возникать при движении большого пальца и сгибании пальцев.
- Как и при других поражениях периферической нервной системы по типу давления, симптомы вначале могут быть прерывистыми.
- Шейные радикулопатии в основном обусловлены дегенеративными изменениями в позвоночнике (приводящими к сужению или деформации межпозвоночных дисков) или грыжей межпозвоночных дисков.
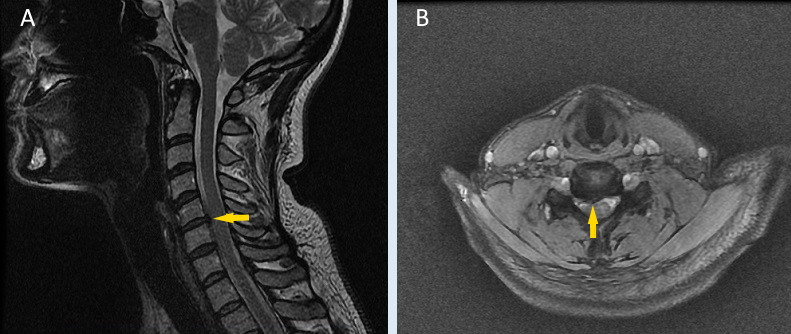
B: Поперечные (горизонтальные) разрезы на уровне дегенерированного диска. Очевидно, что грыжа выступает вправо, что приводит к сужению соответствующего межпозвоночного пространства.
Синдром торакального выхода (TOS)
Грудной выход — это узкое анатомическое пространство, расположенное за ключицей и над первым ребром. Она содержит сосуды и нервы, идущие к соответствующей верхней конечности и от нее. При синдроме грудного выхода поражение этой области приводит к сдавливанию проходящих через нее структур, в результате чего развиваются симптомы в руке, предплечье, предплечье или даже плече. В зависимости от того, какие структуры нарушены, можно выделить 2 типа синдрома: нейрогенный (сдавливаются нервы) и сосудистый (сдавливается подключичная артерия или вена).
Нейрогенный синдром грудного выхода
Это наиболее распространенный тип, на него приходится 90-95% случаев. Симптомы обычно включают покалывание или иголки в пальцах и боль в плече, которая может отражаться на медиальной поверхности руки и предплечья. При тяжелом поражении возникает слабость в дистальном отделе кисти и атрофия мышц у основания большого пальца (у основания большого пальца). Как правило, дискомфорт усиливается, если верхнюю конечность держать поднятой выше уровня головы.
Синдром сосудистого грудного выхода
- Синдром сосудов грудного выхода подразделяется на венозный (сужение или тромбоз подключичной вены) и артериальный (сдавление подключичной артерии).
- Симптомы венозного типа характеризуются отеком, парестезиями и иногда цианозом в дистальной части руки (часто и в других областях верхней конечности). Поверхностная венозная сеть в плечевом и верхнегрудном отделах может быть расширена.
- Артериальный тип характеризуется симптомами ишемии: холодная, бледная и онемевшая конечность, с сопутствующей болью и слабостью, усиливающейся при длительном использовании верхней конечности.
Синдром грудного выхода обычно обусловлен анатомическим вариантом, называемым шейным ребром. Это врожденно избыточное ребро, которое возникает из седьмого шейного позвонка (выше нормального первого грудного ребра) и может оказывать давящее воздействие на нижележащие структуры. Другие состояния, причинно связанные с этим синдромом, — травмы шеи, занятия бодибилдингом и инвазивные поражения этой области (опухоли).
Рассеянный склероз (РС)
Рассеянный склероз — это хроническое воспалительное заболевание, которое поражает центральную нервную систему во многих областях. Наиболее распространенная форма заболевания — интермиттирующая, или рецидивирующая, и проявляется отдельными эпизодами неврологических симптомов, называемых триггерами (или рецидивами). Симптомы каждого эпизода различны: обычно это сенсорные нарушения (онемение), помутнение зрения, двоение в глазах или слабость в одной конечности.
- Онемение может затрагивать верхние и нижние конечности, лицо или даже туловище. Они являются первым проявлением заболевания у 34% больных.
- Онемение рук может проявляться по-разному: только в пальцах, по всей руке или по всей верхней конечности. Она также может возникнуть в одной или обеих руках одновременно.
- В некоторых случаях, наряду с сенсорными симптомами в верхних конечностях, возникает ощущение электрического тока в верхнем отделе позвоночника при сгибательных движениях головы (наклоны головы вперед).
- Следует отметить, что онемение при РС длится непрерывно не менее 24 часов (а не несколько минут, как на ранних стадиях тропных невропатий). Обычно они появляются в течение нескольких дней, а затем постепенно улучшаются в течение нескольких недель.
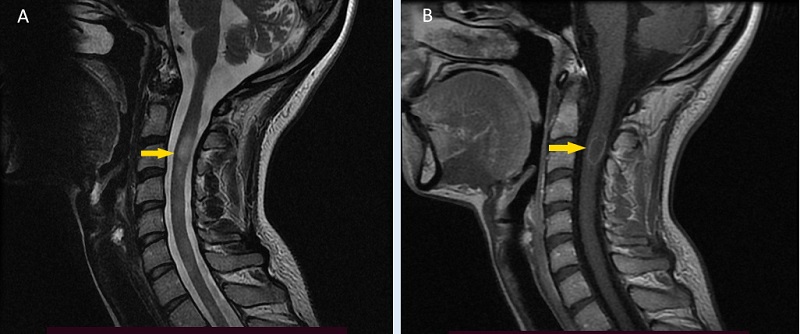
B: Этот очаг набирает контраст (слабое белое кольцо), что свидетельствует об активном воспалении.
Тревожные расстройства и панические атаки
Сильная тревога, особенно когда она перерастает в паническую атаку, часто сопровождается ощущением одышки или давления в груди. Это состояние может привести к гипервентиляции — более частому и глубокому дыханию. Если гипервентиляция становится тяжелой, она вызывает ряд изменений, которые повышают возбудимость нервных волокон, что приводит к кратковременным неврологическим симптомам.
- Обычно приступ начинается с чувства тревоги или страха, и по мере его развития развивается онемение (покалывание или иголки) в кончиках пальцев обеих верхних конечностей.
- Появление сенсорных симптомов обычно усиливает уже существующее чувство тревоги, что приводит к дальнейшему усилению гипервентиляции и распространению онемения на периферию (на губы) и/или на пальцы ног.
- Дискомфорт обычно достигает максимума в течение нескольких минут, а затем проходит.
- Частыми сопутствующими симптомами являются головокружение, тахикардия, потливость и тошнота.
- В некоторых случаях гипервентиляция может привести к потере сознания и кратковременным судорогам конечностей (так называемая тетания).
Следует отметить, что онемение, связанное с панической атакой, не является «психогенным». Она имеет чисто органическую основу и может быть испытана каждым, если сознательно увеличить частоту дыхания. Психогенное (или функциональное) онемение — это отдельная категория, с другим течением времени и распределением симптомов (обычно локализуется на половине лица и тела).
Полинейропатия
Полинейропатии — это группа заболеваний, общим признаком которых является поражение периферических нервов. Они могут проявляться преимущественно двигательными (слабость), преимущественно сенсорными (повышенная чувствительность, покалывание, жжение, боль) или смешанными (сенсорно-моторными) симптомами. Они также могут привести к нарушениям вегетативной нервной системы (например, ортостатическая гипотензия). Временное течение клинической картины значительно варьируется: некоторые невропатии развиваются в течение нескольких дней или недель, в то время как другие имеют длительное течение, медленно прогрессируя в течение многих лет.
- Симптомы полинейропатий обычно начинаются в периферических частях конечностей и переходят на центральные части.
- Если это преимущественно сенсорная нейропатия, то онемение обычно начинается симметрично с пальцев обеих стоп, распространяется на лодыжки и нижнюю часть гастрокнемиуса, а затем появляется на пальцах и ладонях. Такое характерное распределение называется «гиперчувствительностью к перчаткам и носкам».
- Причины невропатий, которые в основном характеризуются онемением или другими сенсорными симптомами, включают следующие:
- Сахарный диабет
- Дефицит витаминов (B12, B3, E)
- Передозировка витамина В6
- Уремия (хроническая почечная недостаточность)
- Злокачественные новообразования (паранеопластические невропатии)
- Синдром Сьогрена
- Побочные эффекты лекарств (например, химиотерапия, изониазид)
- Некоторые наследственные и иммунологические невропатии
Следует отметить, что в некоторых случаях симптомы невропатий могут быть асимметричными или начинаться в верхних конечностях.
Другие причины онемения рук
Сосудистый инсульт
Некоторые сосудистые инсульты могут протекать с чисто сенсорными симптомами (без слабости, дизартрии и т.д.). В этих случаях онемение возникает внезапно, обычно на одной стороне тела (справа или слева). Распространение онемения может быть различным: оно может затрагивать все тело, руку и ногу, лицо и руку или только половину лица. Онемение исключительно одной руки — нередкое проявление сосудистого инсульта.
Повреждение шейного отдела спинного мозга
Шейный спинной мозг — это структура, через которую проходят восходящие сенсорные и нисходящие двигательные пути для верхних и нижних конечностей. Поэтому поражение этой области может привести к появлению симптомов в руках и ногах. Распространение симптомов зависит от расположения и степени поражения. Если поражены только сенсорные пути верхних конечностей, результатом является онемение одной или обеих рук. Причины, связанные с поражением шейного отдела позвоночника, многочисленны. В список входят:
- Осевой спондилез;
- Миелит и воспалительные заболевания (например, саркоидоз, нейромиелит зрительного нерва);
- Инвазивные поражения (доброкачественные и злокачественные опухоли);
- Сосудистые мальформации;
- Травмы;
- Инфекции;
- Токсические эффекты и нарушения обмена веществ (например, радиация, дефицит витамина B12).
Автор статьи: Андрей Ходневич, нейрохирург, Москва.
